L’esercizio fisico è in genere una delle prime strategie di gestione consigliate per i pazienti con nuova diagnosi di diabete di tipo 2. Insieme alla modifica della dieta e di alcune abitudini, l’esercizio fisico è una componente essenziale di tutti i programmi di intervento sullo stile di vita e di prevenzione del diabete e dell’obesità. L’allenamento fisico, sia aerobico che di resistenza o in combinazione, facilita una migliore regolazione del glucosio. Anche l’allenamento a intervalli ad alta intensità è efficace e ha l’ulteriore vantaggio di essere molto efficiente in termini di tempo. Sebbene l’efficacia, la scalabilità e la convenienza dell’esercizio per la prevenzione e la gestione del diabete di tipo 2 siano ben consolidate, la sostenibilità delle raccomandazioni sull’esercizio per i pazienti rimane sfuggente.
PUNTI CHIAVE
L’esercizio fisico è spesso la prima raccomandazione sullo stile di vita fatta a pazienti con nuova diagnosi di diabete di tipo 2.
- Insieme alla modifica della dieta e del comportamento, l’esercizio fisico è fondamentale per un’efficace prevenzione e gestione dello stile di vita del diabete di tipo 2.
- Tutti gli esercizi, sia aerobici che di resistenza o combinati, facilitano una migliore regolazione del glucosio.
- Oltre ai benefici cardiovascolari, l’esercizio a lungo termine migliora il sistema muscolo-scheletrico, il tessuto adiposo e funzionalità del fegato e del pancreas.
- I programmi di esercizio per i pazienti con diabete di tipo 2 dovrebbero essere di intensità e volume sufficienti per massimizzare il beneficio metabolico evitando al contempo lesioni e rischio cardiovascolare.
Introduzione
Il diabete di tipo 2 risulta essere una delle principali spese per la salute pubblica e l’economia del 21 ° secolo. Recenti statistiche dei Centri per il controllo e la prevenzione delle malattie suggeriscono che il diabete colpisce 29,1 milioni di persone negli Stati Uniti, 1 e la International Diabetes Federation stima gli effetti del diabete su 366 milioni di persone in tutto il mondo. Poiché questi numeri scioccanti continuano ad aumentare, il costo dell’assistenza ai pazienti con diabete sta mettendo a dura prova le economie degli Stati Uniti e di altri paesi. Per gestire e curare una malattia sulla scala del diabete, gli approcci devono essere efficaci, sostenibili, scalabili e convenienti.
Di tutte le opzioni di trattamento disponibili, inclusi i nuovi farmaci e la chirurgia bariatrica, l’esercizio fisico come parte di un approccio allo stile di vita è una strategia che soddisfa la maggior parte di questi criteri. Oggi l’esercizio è raccomandato come una delle prime strategie di gestione per i pazienti con nuova diagnosi di tipo 2 il diabete e, insieme alla modifica della dieta e delle abitudini, è una componente centrale di tutti i programmi di prevenzione del diabete di tipo 2 e dell’obesità.
L’evidenza scientifica include molti grossi studi randomizzati controllati e riguarda efficacia, scalabilità e accessibilità economica dell’esercizio; e questi dati sono stati utilizzati per creare le linee guida sugli esercizi recentemente aggiornate per la prevenzione e il trattamento del diabete di tipo 2.
È noto che gli adulti che mantengono uno stile di vita fisicamente attivo possono ridurre il rischio di sviluppare una ridotta tolleranza al glucosio, insulino-resistenza e diabete di tipo 2. È stato anche visto che una bassa resistenza allo sforzo del sistema cardiovascolare è un predittore forte e indipendente di per tutte le cause di mortalità nei pazienti con diabete di tipo 2. In effetti, i pazienti con diabete hanno da 2 a 4 volte più probabilità rispetto agli individui sani di soffrire di malattie cardiovascolari, a causa della complessità metabolica e delle comorbidità legate al diabete di tipo 2 tra cui obesità, insulino-resistenza, dislipidemia, iperglicemia e ipertensione.
Oltre a un maggiore dispendio energetico, che aiuta a invertire il diabete di tipo 2 associato all’obesità, l’esercizio fisico aumenta anche l’azione dell’insulina attraverso effetti a breve termine, principalmente attraverso il trasporto di glucosio insulino-indipendente. Ad esempio, è stato visto che anche solo 7 giorni di allenamento aerobico vigoroso negli adulti con diabete di tipo 2 si traducono in un migliore controllo glicemico, senza alcun effetto sul peso corporeo. In particolare, osserviamo una diminuzione dell’insulina plasmatica a digiuno, un aumento del 45% nello smaltimento del glucosio stimolato da insulina e una inibizione della produzione di glucosio epatico (HGP) durante i picchi iperinsulinemici euglicemici attentamente controllati.
Sebbene i benefici metabolici dell’esercizio fisico siano sorprendenti, gli effetti sono di breve durata e iniziano a svanire entro 48-96 ore. Pertanto, durante il programma di esercizio in corso è necessario mantenere una buona attività metabolica che viene favorita dall’esercizio fisico.
MODALITÀ DI ESERCIZIO
Esercizi di aerobica
La stragrande maggioranza della letteratura sugli effetti dell’esercizio fisico sui parametri glicemici nel diabete di tipo 2 è stata incentrata su interventi che coinvolgono l’esercizio aerobico. L’esercizio aerobico consiste nel movimento continuo e ritmico di grandi gruppi muscolari, come camminare, fare jogging e andare in bicicletta. Le linee guida ADA più recenti affermano che le sessioni individuali di attività aerobica dovrebbero idealmente durare almeno 30 minuti al giorno ed essere eseguite da 3 a 7 giorni alla settimana (Tabella 1). L’allenamento con esercizio aerobico da moderato a intenso (65% –90% della frequenza cardiaca massima) migliora il VO2max e la gittata cardiaca, che sono associati a un rischio cardiovascolare e di mortalità generale sostanzialmente ridotto nei pazienti con diabete di tipo 2.
Gli Studi Scientifici che esaminano i benefici dell’attività aerobica per i pazienti con diabete di tipo 2 hanno ripetutamente confermato che rispetto ai pazienti in gruppi di controllo sedentari, l’esercizio aerobico migliora il controllo glicemico, la sensibilità all’insulina, la capacità ossidativa e importanti parametri metabolici correlati. Nel loro insieme, ci sono ampie prove che l’esercizio aerobico è una modalità di esercizio collaudata per la gestione e la prevenzione del diabete di tipo 2.
Allenamento di resistenza
Negli ultimi 2 decenni, l’allenamento di resistenza ha ottenuto un notevole riconoscimento come un’opzione praticabile di allenamento per i pazienti con diabete di tipo 2. Sinonimo di allenamento per la forza, l’esercizio di resistenza implica movimenti che utilizzano pesi liberi, macchine per pesi, esercizi a corpo libero o fasce elastiche di resistenza.
I risultati primari negli studi che valutano gli effetti dell’allenamento di resistenza nel diabete di tipo 2 hanno trovato miglioramenti che vanno dal 10% al 15% in forza, densità minerale ossea, pressione sanguigna, profili lipidici, salute cardiovascolare, sensibilità all’insulina e massa muscolare. Inoltre, a causa dell’aumentata prevalenza del diabete di tipo 2 con l’invecchiamento, insieme al declino della massa muscolare correlato all’età, noto come sarcopenia , l’allenamento di resistenza può fornire ulteriori benefici per la salute negli anziani.
Gli studi scientifici supportano l’uso dell’allenamento di resistenza come parte di un piano di gestione del diabete. Inoltre, i principali opinion leader sostengono che l’aumento della massa muscolare scheletrica indotto dall’allenamento di resistenza e le riduzioni associate di HbA1c possono indicare che il sistema muscolo scheletrico è un “serbatoio” per il glucosio; quindi, il miglior controllo glicemico in risposta all’allenamento di resistenza può essere almeno in parte il risultato di un accresciuto accumulo di glicogeno muscolare.
Sulla base di prove crescenti a sostegno del ruolo dell’allenamento di resistenza nel controllo glicemico, l’ADA e l’ACSM hanno recentemente aggiornato le loro linee guida sugli esercizi per il trattamento e la prevenzione del diabete di tipo 2 per includere l’allenamento di resistenza.
Combinazione di allenamento aerobico e di resistenza
La combinazione di allenamento aerobico e di resistenza, come raccomandato dalle attuali linee guida ADA, può essere la modalità di esercizio più efficace per il controllo del glucosio e dei lipidi nel diabete di tipo 2.
Cuff et al.24 hanno valutato se un programma di formazione combinato potesse migliorare la sensibilità all’insulina oltre quella del solo esercizio aerobico in 28 donne in postmenopausa con diabete di tipo 2. Infatti, 16 settimane di allenamento combinato hanno portato ad un aumento significativo dell’assorbimento di glucosio mediato dall’insulina rispetto a un gruppo che esegue solo esercizio aerobico, riflettendo una maggiore sensibilità all’insulina.
Balducci et al.25 hanno dimostrato che la combinazione di allenamento aerobico e di resistenza ha migliorato notevolmente l’HbA1c rispetto al gruppo di controllo e ha migliorato globalmente i fattori di rischio per le malattie cardiovascolari, supportando il l’idea che la formazione combinata per i pazienti con diabete di tipo 2 possa avere benefici aggiuntivi.
Da notare, Snowling e Hopkins hanno eseguito una meta-analisi di 27 studi controllati sugli effetti metabolici dell’allenamento aerobico, di resistenza e combinato in un totale di 1.003 pazienti con diabete. Tutte e 3 le modalità di esercizio hanno fornito effetti favorevoli su HbA1c, livelli di glucosio a digiuno e postprandiale, sensibilità all’insulina e livelli di insulina a digiuno e le differenze tra le modalità di esercizio erano banali.
Mentre Schwingshackl e colleghi27 hanno eseguito una revisione sistematica di 14 studi randomizzati controllati per le stesse 3 modalità di esercizio in 915 adulti con diabete e hanno riferito che l’allenamento combinato ha prodotto una riduzione significativamente maggiore dell’HbA1c rispetto al solo allenamento aerobico o di resistenza.
È necessaria la ricerca futura per quantificare i benefici clinici additivi e sinergici dell’esercizio combinato rispetto ai soli regimi di allenamento aerobico o di resistenza; tuttavia, l’evidenza suggerisce che l’esercizio combinato può essere la strategia ottimale per la gestione del diabete.
Interval training ad alta intensità
L’allenamento ad intervalli ad alta intensità (HIIT) è emerso come uno dei programmi di esercizio in più rapida crescita negli ultimi anni. L’HIIT consiste da 4 a 6 brevi periodi ripetuti (30 secondi) di sforzo massimo intervallati da brevi periodi (da 30 a 60 secondi) di riposo o recupero attivo. L’attività fisica viene generalmente eseguita su una cyclette e una singola sessione dura circa 10 minuti.
L’HIIT aumenta la capacità ossidativa del muscolo scheletrico, il controllo glicemico e la sensibilità all’insulina negli adulti con diabete di tipo 2. Una recente meta-analisi che ha quantificato gli effetti dei programmi HIIT sulla regolazione del glucosio e sulla resistenza all’insulina ha riportato effetti superiori per HIIT rispetto all’allenamento aerobico o all’assenza di esercizio come controllo. Nello specifico, in 50 studi con interventi della durata di almeno 2 settimane, i partecipanti ai gruppi HIIT hanno avuto una diminuzione dello 0,19% dell’HbA1c e una diminuzione del peso corporeo di 1,3 kg rispetto ai gruppi di controllo.
BENEFICI DELL’ESERCIZIO PER SPECIFICI TESSUTI METABOLICI
Nei 5 anni successivi alla scoperta dell’insulina da parte di Banting e Best nel 1921, fu pubblicato il primo rapporto sui miglioramenti indotti dall’esercizio sull’azione dell’insulina, sebbene i meccanismi cellulari e molecolari specifici che sono alla base di questi effetti restino sconosciuti.
È di comune accordo che gli effetti a breve termine dell’esercizio fisico sono il risultato di meccanismi insulino-dipendenti e insulino-indipendenti, mentre gli effetti a lungo termine coinvolgono anche il “crosstalk degli organi”, come il sistema muscolo scheletrico, il tessuto adiposo, il fegato e pancreas, i quali mediano effetti sistemici favorevoli su HbA1c, livelli di glucosio nel sangue, pressione sanguigna e profili lipidici sierici
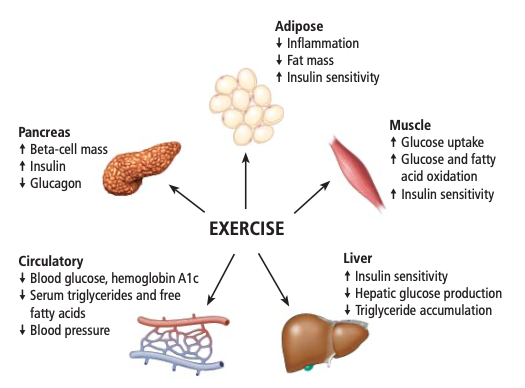
Sistema Muscolo scheletrico
In seguito ad un pasto, il sistema muscolo scheletrico è il sito principale per lo smaltimento e l’assorbimento del glucosio. La resistenza all’insulina periferica che ha origine nel sistema muscolo scheletrico è un fattore importante per lo sviluppo e la progressione del diabete di tipo 2.
L’esercizio migliora l’assorbimento del glucosio da parte del sistema muscolo scheletrico utilizzando meccanismi sia insulino-dipendenti che insulino-indipendenti, e l’esercizio regolare si traduce in miglioramenti sostenuti nella sensibilità all’insulina e nello smaltimento del glucosio.
Da notare, periodi acuti di esercizio fisico possono anche aumentare temporaneamente l’assorbimento di glucosio da parte del sistema muscolo scheletrico fino a cinque volte attraverso un maggiore trasporto del glucosio (insulino-indipendente). Quando questo effetto transitorio termina, viene sostituito da una maggiore sensibilità all’insulina e, nel tempo, questi 2 adattamenti all’esercizio si traducono in miglioramenti sia nella risposta all’insulina che nella sensibilità all’insulina del sistema muscolo scheletrico.
È stato dimostrato che l’allenamento aerobico aumenta il contenuto mitocondriale del sistema muscolo scheletrico e gli enzimi ossidativi, determinando notevoli miglioramenti nell’ossidazione del glucosio e degli acidi grassi e una maggiore espressione delle proteine coinvolte nella segnalazione dell’insulina.
Il tessuto adiposo
L’esercizio ha numerosi effetti positivi sul tessuto adiposo, vale a dire riduzione della massa grassa, maggiore sensibilità all’insulina e diminuzione dell’infiammazione. L’infiammazione cronica lieve è stata i collegata al diabete di tipo 2 e all’aumento del rischio di malattie cardiovascolari.
La ricerca scientifica ha dimostrato che, oltre a miglioramenti significativi nella sensibilità all’insulina, l’allenamento con esercizi di resistenza ha ridotto la massa grassa viscerale e sottocutanea nei pazienti con diabete di tipo 2.
Fegato
Il fegato regola il glucosio a digiuno attraverso la gluconeogenesi e la conservazione del glicogeno. Il fegato è anche il sito principale di azione degli ormoni pancreatici durante la transizione dallo stato pre- a quello postprandiale.
Come per il muscolo scheletrico e il tessuto adiposo, anche la resistenza all’insulina è presente nel fegato nei pazienti con diabete di tipo 2. In particolare, la ridotta soppressione dell’HGP da parte dell’insulina è un segno distintivo del diabete di tipo 2, che porta a un’iperglicemia sostenuta.
Gli approcci che utilizzano misurazioni a digiuno di glucosio e insulina non fanno distinzione tra insulino-resistenza periferica ed epatica. Invece, la sensibilità all’insulina epatica e l’HGP vengono valutati al meglio con la tecnica del clamp iperinsulinemico-euglicemico, insieme ai traccianti isotopici del glucosio.
Dal punto di vista dell’esercizio, è stato dimostrato che 7 giorni di allenamento aerobico, in assenza di perdita di peso, migliorano la sensibilità all’insulina epatica. È stato anche dimostrato che l’AMPK epatico viene stimolato durante l’esercizio, suggerendo che una risposta adattativa all’esercizio indotta da AMPK può facilitare una migliore soppressione dell’HGP.
È stato dimostrato anche che un intervento di esercizio aerobico più lungo di 12 settimane riduce la resistenza epatica all’insulina, con e senza apporto calorico limitato. Inoltre, l’HGP è correlato alla riduzione del grasso viscerale, suggerendo che questo deposito di grasso può svolgere un importante ruolo meccanicistico nel miglioramento della funzione epatica.
Pancreas
La resistenza all’insulina nel tessuto adiposo, nei muscoli o nel fegato richiede una maggiore richiesta di secrezione di insulina dalle cellule beta pancreatiche. Per molti, questo stato di ipersecrezione è insostenibile e la conseguente perdita della funzione beta-cellulare segna l’inizio del diabete di tipo 2. I livelli di glucosio plasmatico a digiuno, insulina e glucagone sono generalmente scarsi indicatori della funzione delle cellule beta.
Gli Studi scientifici hanno dimostrato che 3 mesi di allenamento aerobico hanno migliorato la funzione delle cellule beta nel diabete di tipo 2, ma solo in coloro che avevano una funzione residua ed erano diabetici meno gravi. Abbiamo dimostrato che un intervento di esercizio aerobico di 12 settimane migliora la funzione delle cellule beta negli anziani obesi e nei pazienti con diabete di tipo 2.
È stato anche scoperto che i miglioramenti nel controllo glicemico che si verificano con l’esercizio fisico sono meglio previsti dai cambiamenti nella secrezione di insulina rispetto alla sensibilità all’insulina periferica. È stato anche dimostrato che un programma HIIT relativamente breve (8 settimane) ha migliorato la funzione delle cellule beta nei pazienti con diabete di tipo 2.
Conclusione
L’esercizio fisico regolare produce benefici per la salute oltre a miglioramenti nella forma cardiovascolare. Questi includono un migliore controllo glicemico, segnalazione dell’insulina e lipidi nel sangue, nonché una ridotta infiammazione di basso grado, una migliore funzione vascolare e perdita di peso.
Sia i programmi di allenamento aerobico che quelli di resistenza promuovono la funzione muscolare scheletrica, tessuto adiposo, fegato e pancreas più sani. Una maggiore sensibilità all’insulina di tutto il corpo si osserva immediatamente dopo l’esercizio e persiste fino a 96 ore. Mentre un discreto periodo di esercizio fornisce sostanziali benefici metabolici nelle coorti diabetiche, il mantenimento del controllo del glucosio e della sensibilità all’insulina sono massimizzati da adattamenti fisiologici che si verificano solo con settimane, mesi e anni di allenamento fisico.
Intensità dell’esercizio, volume e la frequenza sono associati a riduzioni di HbA1c; tuttavia, non è stato raggiunto un consenso sul fatto che uno sia un determinante migliore dell’altro.
La considerazione più importante quando si consiglia l’esercizio a pazienti con diabete di tipo 2 è che l’intensità e il volume siano ottimizzati per il massimo beneficio metabolico evitando lesioni o rischi cardiovascolari. In generale, il rischio di eventi avversi indotti dall’esercizio è basso, anche negli adulti con diabete di tipo 2, e non ci sono prove attuali che siano necessarie procedure di screening oltre la normale cura del diabete per prescrivere in modo sicuro l’esercizio in pazienti asintomatici in questa popolazione.

lunedì - venerdì
9:00 - 20:00
















